Se han viralizado las declaraciones de Joan-Ramon Laporte Roselló sobre las vacunas contra la COVID-19 en la Comisión de Investigación relativa a la gestión de la vacunación en España, que tuvo lugar en el Congreso de los Diputados el pasado 7 de febrero. Laporte dijo que las vacunas de ARN mensajero no son vacunas de acuerdo a la definición de la Real Academia Española (RAE), que los ensayos clínicos no demuestran que estos fármacos salven vidas y reduzcan la mortalidad o que no funcionan frente a la variante ómicron. Os explicamos lo que sabemos sobre estas afirmaciones y por qué son falsas o les falta contexto.
*A pesar de estas declaraciones, el propio Laporte, profesor emérito de Farmacología en la Universidad Autónoma de Barcelona**, reconoce en su intervención la efectividad de las vacunas a la hora de prevenir una COVID-19 grave y no duda de que es necesario vacunar a toda la población:
"Con el avance de la epidemia en España, se ha visto que las personas vacunadas tienen menos enfermedad grave y eso a mí me parece claro y no pongo en duda la necesidad, como dice la Organización Mundial de la Salud, de poner por lo menos una dosis a todos los seres humanos que hay en el planeta. Y, si puede ser, dos"
Las vacunas de ARN mensajero sí son vacunas
Laporte afirma que las vacunas de ARN mensajero (o ARNm) de Pfizer y Moderna no son verdaderas vacunas según la definición de la RAE:
"Conviene recordar aquí, que el diccionario de la Real Academia de la Lengua Española define una vacuna como, cito: 'Preparado de antígenos que administrado a un organismo provoca en él una respuesta de defensa'. Según esta definición, las llamadas vacunas de Pfizer y Moderna no son verdaderas vacunas. Son fármacos basados en una tecnología nunca usada en terapéutica hasta ahora y menos en campañas masivas".
"Utilizar la definición de la RAE para indicar que las vacunas de ARN mensajero no son vacunas como tal, no tiene demasiado sentido científico. Las vacunas de ARNm reciben esta denominación en la literatura científica desde antes de la pandemia de COVID-19", señala a Maldita.es Miguel Marcos Martín, médico internista en el Hospital Universitario de Salamanca y profesor titular de la Universidad de Salamanca (USAL).
Salvador Bergoñón Fuster, experto en investigación clínica y epidemiológica y profesor en el departamento de Farmacología de la Universidad de Barcelona, explica a Maldita.es que "formalmente" una vacuna de ARNm no introduce en nuestro organismo un "antígeno", pero sí logra inducir una respuesta inmunitaria.
El Ministerio de Sanidad describe aquí el funcionamiento de este tipo de vacunas. Se introduce en nuestro organismo nanopartículas lipídicas que contienen ARN mensajero. Y este ARNm incluye las instrucciones para que sean nuestras propias células las que fabriquen la proteína S del coronavirus. De este modo, nuestro sistema inmune reconoce que esa proteína no debería estar ahí y reacciona produciendo anticuerpos y linfocitos T.
Las vacunas de ARN mensajero son un nuevo tipo de vacunas que presentan ciertas ventajas, como que son seguras, eficaces y son más fáciles y baratas de producir. De hecho, se han investigando vacunas de este tipo también para enfermedades como la malaria, el VIH e incluso algunos tipos de cáncer.
De hecho, encontramos otras definiciones del término 'vacuna' que sí se ajustan al método con el que se ha diseñado las vacunas de ARNm. Por ejemplo, en el diccionario de términos médicos de la Real Academia Nacional de Medicina de España: "Preparado de antígenos o de otros productos biológicos (p. ej., ácidos nucleicos) que se administra a una persona o a un animal con el fin de inducir en su organismo una respuesta inmunitaria que lo proteja contra una enfermedad infecciosa, sin generar la enfermedad".
Las vacunas han demostrado su eficacia frente a la mortalidad por COVID-19 en el mundo real
Laporte asegura lo que los ensayos clínicos que han llevado a la aprobación del uso de las vacunas contra la COVID-19 no demuestran que estas salven vidas:
"Los ensayos clínicos, que son considerados la principal fuente de pruebas sobre la eficacia de los tratamientos, de las vacunas médicas, no muestran que las vacunas reduzcan la mortalidad"
Marcos Martín explica que, aunque el objetivo primario de los ensayos iniciales fue analizar la seguridad de la vacuna y su eficacia para prevenir infecciones por el virus, y no la mortalidad, su eficacia para evitar fallecimientos por la enfermedad sí se ha demostrado en la práctica.
En Maldita.es ya os contamos cómo se calculó el porcentaje de eficacia de las vacunas. Por ejemplo, en el ensayo de Pfizer, hubo 162 casos de COVID-19 en el grupo placebo y 8 en el grupo de la vacuna. Por lo tanto, la vacuna tuvo una eficacia del 95% en la prevención de la enfermedad. En el ensayo de Moderna, hubo 185 casos de COVID-19 en el grupo placebo y 11 en el grupo de la vacuna, por lo que la eficacia fue del 94.1%.
"Posteriormente, se han llevado a cabo numerosos estudios observacionales que muestran con claridad el beneficio en términos de supervivencia que supone recibir una pauta completa vacunal frente a no estar vacunado. Por tanto, puede ser confuso afirmar que las vacunas no reducen la mortalidad, dado que está comprobado que sí lo hacen", destaca Marcos Martín. Por ejemplo en España, según los datos publicados por el Ministerio de Sanidad, los casos, las hospitalizaciones y los fallecimientos son menores entre las personas vacunadas frente a las que no lo están.
En esta misma línea, Alberto García-Salido, pediatra e intensivista del Hospital Infantil Universitario Niño Jesús, ha señalado, desde su perfil de Twitter, que los ensayos clínicos sirven para demostrar seguridad y eficacia "en contexto de investigación". Pero afirma que "las vacunas han demostrado que son estupendas evitando hospitalización y muerte donde importa: el mundo real". Es lo que reflejan, por ejemplo, los datos de la Agencia de Seguridad Sanitaria del Reino Unido (UKHSA) o los de los Centros para el Control y Prevención de Enfermedades (CDC) de Estados Unidos.
Los participantes de los ensayos clínicos de Pfizer y Moderna que han fallecido: no hay evidencias de que las muertes estuvieran relacionadas con la vacuna
Laporte también menciona el número de participantes de los ensayos clínicos de Pfizer y Moderna que han fallecido, tanto en el grupo placebo como en el grupo que recibió la vacuna:
"En el de Pfizer, se registraron 14 muertos en el grupo placebo y 15 en el grupo vacunado, no me he equivocado, una muerte más en el grupo vacunado que en el grupo placebo. En el ensayo de Moderna, se registró el mismo número de muertes, 14 en cada grupo. No, señorías, los ensayos clínicos no han demostrado que las vacunas salven vidas".
Roger Solanas, farmacéutico y experto en ensayos clínicos, indica que Laporte "compara los datos de fallecidos publicados en los ensayos sin aclarar si están relacionados con la vacuna, con el COVID o con otra causa".
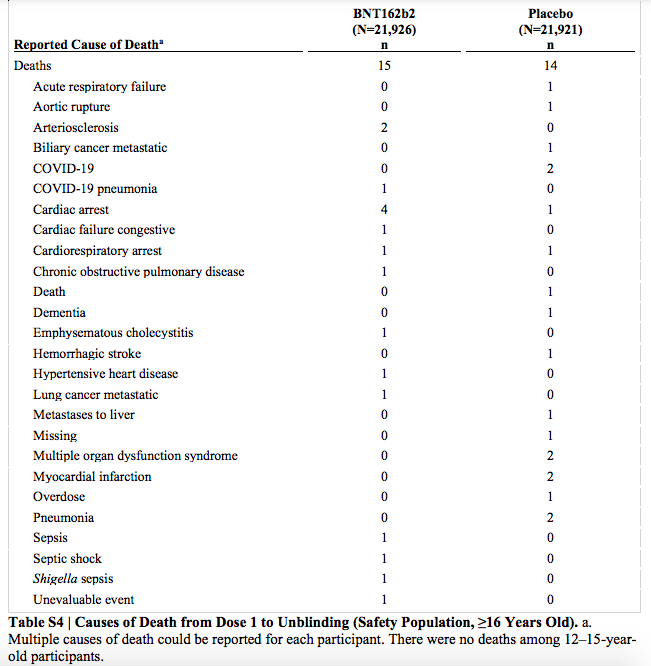
Como podemos ver en el estudio sobre la seguridad y la eficacia de la vacuna de Pfizer 6 meses después de la vacunación, publicado por The New England Journal of Medicine (NEJM), es cierto que murieron 15 participantes del grupo de la vacuna y 14 del grupo placebo en la fase de ciego (antes de conocer quién tomó el placebo y quién no). No obstante, los investigadores consideraron que ninguna de estas muertes estaban relacionadas con la vacuna.
En la siguiente tabla, podemos ver las causas de muerte notificadas de los participantes. En el grupo de los que recibieron la vacuna, falleció una persona por neumonía causada por la COVID-19. En el grupo de placebo, dos personas fallecieron por la enfermedad:
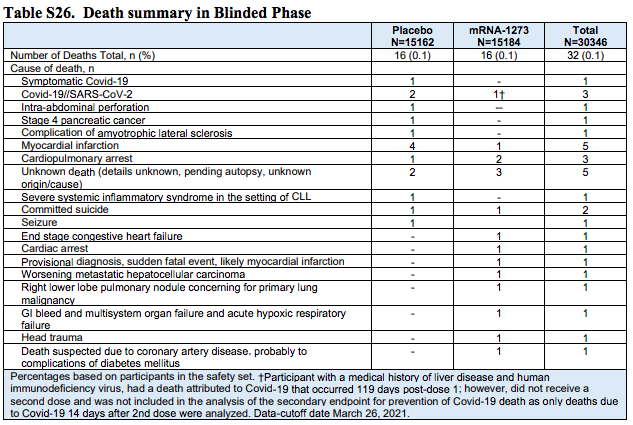
De los participantes en el ensayo de la vacuna de Moderna, según recoge este estudio publicado también en la revista NEJM, han fallecido 32 en total, 16 en cada grupo (no 14, como dice Laporte). Pero, de nuevo, "ninguna muerte se consideró relacionada con las inyecciones de placebo o vacuna" y 4 se atribuyeron a la COVID-19 (3 en el grupo de placebo y una en el grupo de la vacuna). El participante del grupo de la vacuna que falleció por COVID-19 había recibido una sola dosis y la COVID-19 fue diagnosticada 119 días después y murió 56 días después del diagnóstico por complicaciones.
En cualquier caso, como hemos señalado anteriormente, lo que midieron los ensayos clínicos fue la efectividad de la vacuna para evitar infecciones por COVID-19 y los datos en el mundo real demuestran que las vacunas sí salvan vidas.
Las vacunas contra la COVID-19 siguen siendo eficaces frente a la hospitalización y las formas graves de la enfermedad causadas por la variante ómicron
Laporte también asegura que las vacunas no han funcionado frente a la variante ómicron del SARS-CoV-2:
"No tenemos ningún dato que nos indique que las vacunas han evitado la mortalidad por Ómicron, no tenemos y debemos reconocer esto"
Según la Agencia Europea de Medicamentos (EMA), los resultados de estudios publicados recientemente muestran que la efectividad de la vacuna frente a la COVID-19 sintomática es menor para la variante ómicron que para otras. Por lo tanto, es más probable que personas vacunadas desarrollen la enfermedad debido a esta variante.
Sin embargo, la agencia señala que hay estudios que demuestran que la vacunación "continúa brindando un alto nivel de protección contra la enfermedad grave y hospitalizaciones relacionadas con la variante ómicron". Por ejemplo, un estudio realizado en Sudáfrica y publicado en la revista NEJM apunta que las personas que recibieron dos dosis de la vacuna de Pfizer tienen hasta un 70% de protección frente a la hospitalización.
Además, la EMA apunta que hay evidencias de que las personas que han recibido una dosis de refuerzo están mejor protegidas que las que sólo han recibido la pauta primaria de vacunación. Según datos de la Agencia de Seguridad Sanitaria del Reino Unido (UKHSA), la efectividad de la vacuna frente a la hospitalización es de aproximadamente el 90% después de una dosis de refuerzo.
Durante su intervención en la comisión, Laporte también dijo que "está claro que las vacunas no evitan la transmisión de la enfermedad, aunque algunos comparecientes lo han dicho con la boca pequeña". En Maldita.es ya os explicamos que los ensayos clínicos de las vacunas contra la COVID-19 no evaluaron si la vacuna evita el contagio y la transmisión. Ahora, ya sabemos que las vacunas no son esterilizantes. Pero, después de su uso en la vida real en millones de personas, cada vez hay más indicios de que sí reducen la infección y la transmisión del virus.
La vacuna contra la COVID-19 para niños y adolescentes es segura
Respecto a la vacunación de niños y adolescentes, Laporte cuestionó su necesidad y afirmó que "probablemente" en estos grupos las vacunas causen más muertes que la enfermedad:
"No está tan claro que sea necesario vacunar a los niños y a los adolescentes, porque probablemente en estos grupos acabemos sabiendo, probablemente digo, pero no está descartado, que las vacunas causan más muertes que no la enfermedad"
Sin embargo, tanto la vacuna para adolescentes como la vacuna para menores de 12 años han demostrado ser seguras y eficaces.
Los efectos secundarios más comunes de la vacuna de Pfizer en niños de 5 a 11 años "son similares a los de las personas de 12 años o más". Esto incluye el dolor en la zona del pinchazo, enrojecimiento en hinchazón en esa zona, cansancio, dolor de cabeza, dolor muscular y escalofríos. "Estos efectos suelen ser leves o moderados y mejoran a los pocos días de la vacunación", asegura la EMA.
"La vacunación de los niños no causa muertes (...) Además, la vacuna de Pfizer que se administra a los niños de 5 a 11 años contiene un tercio de la cantidad de antígeno de la del adulto. La vacuna para niños de 6 meses a 4 años que se acaba de presentar a la FDA contiene todavía menos cantidad", indica a Maldita.es Fernando Moraga-Llop, vicepresidente de la Asociación Española de Vacunología (AEV).
Lo mismo destaca a Maldita.es Guillermo López Lluch, catedrático de Biología Celular de la Universidad Pablo de Olavide: "Si niños de 12 años en adelante no han presentado efectos adversos con una dosis tres veces superior, no se puede afirmar que en niños menores, con una dosis menor, vaya a ocurrir".
Además, el último informe de farmacovigilancia de la Agencia Española de Medicamentos y Productos Sanitarios (AEMPS) apunta que "no se ha observado nada destacable en las notificaciones recogidas en niños".
La miocarditis es un efecto secundario de las vacunas de ARN mensajero poco frecuente
En relación con la miocarditis (inflamación del músculo cardíaco) y la pericarditis (inflamación de la membrana que rodea el corazón), Laporte afirmó lo siguiente:
"Ustedes habrán visto o habrá oído hablar de jugadores de fútbol famosos e incluso de espectadores de espectáculos deportivos que colapsan en mitad del partido. Son personas vacunadas que tienen problemas cardíacos, posiblemente atribuibles a la vacunación y de eso no se habla"
Como apunta la EMA, con las vacunas de Pfizer y Moderna para mayores de 12 años existe un riesgo "muy raro" de sufrir miocarditis y pericarditis. La incidencia es muy baja, de hasta un caso por cada 10.000 personas vacunadas. Y, según los datos analizados por la agencia, el riesgo es mayor en hombres jóvenes. En cualquier caso, la EMA sigue recomendando el uso de estas vacunas porque los beneficios superan a los riesgos de sufrir la enfermedad grave y las posibles complicaciones. "Y como muestra la evidencia científica, reducen las muertes y hospitalizaciones por COVID-19", señala la EMA.
"Las miocarditis que pueden aparecer como efecto secundario de las vacunas de ARNm son muy infrecuentes y en general de buena evolución", apunta por su parte Moraga-Llop.
Además, Laporte hace referencia a jugadores de fútbol que han "colapsado" en mitad de partidos. En este sentido, desde Maldita.es ya verificamos las desinformaciones que relacionaban el problema cardíaco del futbolista Sergio 'Kun' Aguero con la vacuna contra la COVID-19. También han circulado otros contenidos que apuntan que 350 deportistas fallecieron o sufrieron lesiones durante 2021 tras vacunarse contra el coronavirus, algo que ha sido desmentido por Chequeado, medio que forma parte de la International Fact-Checking Network (IFCN) al igual que Maldita.es.
Los datos de los ensayos clínicos sí se publican en términos relativos y absolutos*
Sobre la presentación de los datos de eficacia de las vacunas que se recogen de los ensayos clínicos, Laporte plantea que se presentan de forma “tendenciosa” y únicamente se expresan en términos relativos y no absolutos.
“En la publicación de los ensayos clínicos, entre ellos los de las vacunas de RNA, se ofrecen sólo datos muy generales y de forma agrupada, además del fraude, también es habitual la presentación tendenciosa de los resultados. Por ejemplo, tendenciosidad que consiste en expresar la eficacia en términos relativos y no absolutos”
Esto es falso: los datos de los ensayos clínicos se expresan tanto en valores absolutos (cuántas veces ocurre un fenómeno) como relativos (cuántas veces ocurre ese fenómeno en la población estudiada respecto al total de una población). A pesar de esto, la única manera de demostrar estadísticamente que un fármaco, una vacuna o un producto es eficaz es analizarlos en valores relativos, pero eso no impide a un ensayo clínico de presentar sus datos absolutos. Del mismo modo, es imposible expresar la eficacia en términos absolutos.
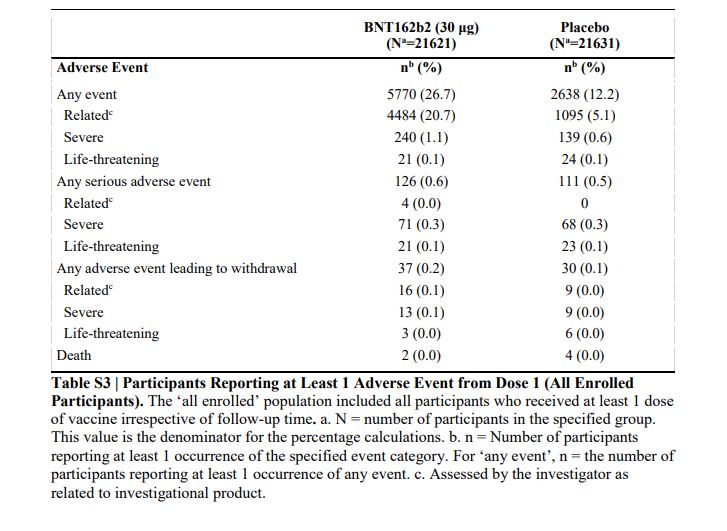
En el caso de los ensayos clínicos de la vacuna de Pfizer/BioNTech (el artículo publicado en la revista NEJM y el registro de ClinicalTrials.gov), en el resumen de resultados se expresa en términos absolutos cuántas personas han participado (43.548), cuántas recibieron una vacuna (21.720) y cuántas un placebo (21.728); se indica cuántos casos de COVID-19 ocurrieron en el grupo vacuna (8) y cuántos en el grupo placebo (162).
En términos relativos se expresa que esta vacuna tiene una eficacia del 95% en prevenir el desarrollo de la COVID-19. En los efectos adversos también se expresan los resultados tanto en términos absolutos como relativos, como indica la siguiente tabla.
En el caso de la otra vacuna de ARNm, la de Moderna, ocurre igual: se expresan tanto los valores absolutos como relativos (aquí los resultados publicados en NEJM, y aquí en ClinicalTrials.gov). En la población de estudio (30.240 voluntarios) se administró la vacuna a 15.210 participantes y un placebo a otros 15.210.
Este ensayo publicó en su resumen de resultados los datos absolutos y relativos de cuántos casos de COVID-19 ocurrieron en el grupo placebo (185, o como lo expresan en el paper, 56,5 casos por cada 1.000 personas-año) y cuántos en el grupo de la vacuna (11, o 3,3 por cada 1.000), por lo que esta vacuna mostró una eficacia del 94,1% en la prevención de la COVID-19. Al igual que en el ensayo de Pfizer, aquí una muestra de que la información sobre efectos adversos se ofrece en valores absolutos y relativos.
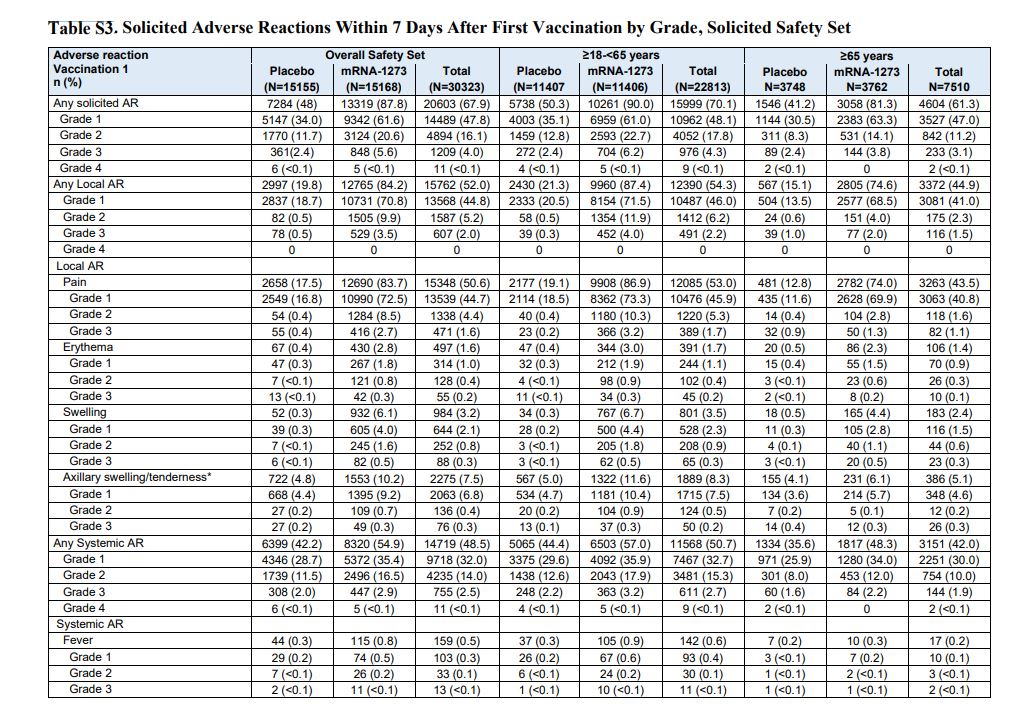
Los datos del mundo real han demostrado aún más efectividad de las vacunas que en los ensayos clínicos*
En un punto de la comparecencia, Laporte cuestiona la diferencia de incidencia de COVID-19 entre el grupo placebo y el de la vacuna en los ensayos clínicos, indicando que esta es de menos de un punto porcentual. Esto es cierto, pero hay que agregar que estos datos son en condiciones controladas de investigación y que en el mundo real, las vacunas han demostrado aún más efectividad que la que recogieron los ensayos.
“No obstante, la realidad fue que la incidencia de PCR positiva para COVID, ni tan solo enfermedad clínica, sólo PCR positiva, había sido de menos de 1% en el grupo placebo comparado con 0,04% en el grupo vacunado, una diferencia de menos de 0,9% en términos absolutos, menos de un 1%”.
El ponente señala algo que es cierto: que los casos de COVID-19 en el grupo placebo del ensayo de Pfizer (162 casos entre 21.728 personas) suponen menos del 1% (concretamente, el 0,75%) y que en el grupo vacunado (8 casos entre 21.720 personas) es del 0,04% (0,037%, para ser exactos) y que esto es una diferencia de menos de un punto porcentual.
El periodista de El País especializado en salud Pablo Linde explica en este tuit lo que supondría esta diferencia de un punto porcentual en una ola de COVID-19 en España.
Trasladado a datos absolutos, en una ola en España con la mitad de la población vacunada, esto se equivaldría a tener 168.000 casos entre los no vacunados y 800 entre los que sí, aproximadamente.
— Pablo Linde (@Pablolinde) February 9, 2022
Además, estos datos que señala Laporte son de la eficacia demostrada en ensayos clínicos, es decir, en condiciones controladas y con un importante número de voluntarios (en el caso del estudio principal de Pfizer, 43.548 personas). En el mundo real, cuando se vacuna a toda una población, la efectividad que están demostrando las vacunas es aún mayor que ese punto porcentual que señala el compareciente.
En este artículo de Maldito Dato explicamos la diferencias de hospitalizaciones, fallecimientos e incidencia de COVID-19 entre población vacunada y no vacunada de España, actualizado a 12 de diciembre de 2021 (antes de que la variante ómicron fuese dominante).
Los casos de COVID-19 en los ensayos clínicos no se detectaban solo con una PCR: también había vigilancia de síntomas y seguimiento médico*
Por otro lado, Laporte dice que los casos de COVID-19 en este ensayo clínico únicamente se detectaban con una PCR positiva “ni tan solo enfermedad clínica”.
Esto es falso: tal y como refleja el documento de protocolo del ensayo clínico de la vacuna de Pfizer, todos los participantes estaban vigilados clínicamente para comprobar si presentaban algún síntoma compatible con la enfermedad y se les realizaba un seguimiento médico además de un test para confirmar que tenían el coronavirus. En el ensayo de Moderna lo mismo: existía un seguimiento médico de pacientes que mostraban síntomas compatibles con una infección de COVID-19.
**Sí hay evidencias de que las vacunas contra la COVID-19 reducen el contagio de la enfermedad, pero no lo evitan al completo
Laporte dijo lo siguiente en su comparecencia en la Comisión de Investigación del Congreso:
“Está claro que las vacunas no evitan la transmisión de la enfermedad, aunque algunos comparecientes lo han dicho con la boca pequeña. No la evitan. De modo que el pasaporte o certificado COVID carecía de base científica y, además, puede haber contribuido a aumentar el número de casos, puesto que daba una falsa sensación de seguridad a quienes lo obtenían.”
Como hemos explicado anteriormente en Maldita.es, los ensayos clínicos de las vacunas no evaluaron si este preparado evitaba el contagio, sino que se quería probar la eficacia para evitar la enfermedad del coronavirus y sus efectos más graves (hospitalización y muerte).
Tras más de un año desde que comenzaron las campañas de vacunación, sabemos que las vacunas no evitan al 100% que el coronavirus se transmita de persona a persona. Pero sí hay evidencias del mundo real que indican que las vacunas reducen el contagio y que una persona vacunada es menos contagiosa que una no vacunada.
Antes de la variante ómicron, los Centros de Control y Prevención de Enfermedades de Estados Unidos (CDC, siglas en inglés) destacan en su resumen científico que el riesgo de transmisión se reduce "sustancialmente" en personas vacunadas en comparación con no vacunadas.
Un estudio publicado en el NEJM que exploró la transmisión de la COVID-19 en Inglaterra a principios de 2021 (con la variante alfa como dominante) concluyó que una sola dosis de la vacuna reduce la posibilidad de contagiarse de un conviviente del mismo hogar entre un 40-50% en comparación con aquellos hogares en los que nadie se había vacunado. Una investigación posterior concluyó que con la variante delta este efecto era menor que con alfa, pero seguía existiendo.
Después de la llegada de ómicron, que es una variante con mayor capacidad de contagio y de escape inmunitario, según la OMS y el Centro Europeo para el Control y Prevención de Enfermedades, hacen falta más estudios que vean si las vacunas también reducen la transmisión. Sin embargo, hay estudios preliminares como este, aún no revisado por pares (por lo que sus resultados hay que tomarlos con cautela) pero que ha sido citado en editoriales de revistas científicas como el BMJ, que apuntan a que aquellos convivientes que han recibido una dosis de refuerzo tienen menos riesgo de transmitir el coronavirus que en aquellos hogares donde se habían puesto la pauta completa (sin refuerzo).
Por todo ello, los CDC insisten en que las vacunas —tanto la pauta completa como las dosis de refuerzo— son la mejor medida de salud pública para proteger a otras personas de contraer la COVID-19 y reducir la posibilidad de que aparezcan nuevas variantes, como ha sucedido con ómicron. A su vez, destacan otras intervenciones como el uso de mascarillas en espacios de más riesgo de transmisión: interiores, lugares con mala ventilación y eventos llenos de gente en los que no se pueda mantener la distancia de seguridad.
*Esta información ha sido actualizada el 11 de febrero de 2022 para añadir nuevas verificaciones relativas a la presentación de datos absolutos y relativos de los ensayos clínicos, a la eficacia demostrada de las vacunas en ensayos y efectividad en el mundo real, al protocolo de segumiento médico de pacientes con COVID-19 en las investigaciones y agregamos unas declaraciones de Laporte en las que reconoce la importancia de vacunar a toda la población para prevenir la COVID-19 grave.
**Esta información ha sido actualizada el 14 de febrero de 2022 para añadir una nueva verificación sobre la efectividad de las vacunas para reducir la transmisión de COVID-19 y agregar el cargo de Joan-Ramón Laporte como catedrático emérito de Farmacología y Terapéutia en la UAB.
En este artículo ha colaborado con sus superpoderes el maldito Salvador Bergoñón Fuster, experto en investigación clínica y epidemiológica y profesor en el departamento de Farmacología de la Universidad de Barcelona, Roger Solanas, farmacéutico y experto en ensayos clínicos y Guillermo López Lluch, catedrático de Biología Celular de la Universidad Pablo de Olavide.
Gracias a vuestros superpoderes, conocimientos y experiencia podemos luchar más y mejor contra la mentira. La comunidad de Maldita.es sois imprescindibles para parar la desinformación. Ayúdanos en esta batalla: mándanos los bulos que te lleguen a nuestro servicio de Whatsapp, préstanos tus superpoderes, difunde nuestros desmentidos y hazte Embajador.