¿Cómo podemos saber si realmente somos alérgicos a esa sustancia que, literalmente, nos pone tan mal cuerpo? La respuesta está en las conocidas como pruebas de la alergia, diferentes pruebas cutáneas que sirven para conocer si una o varias sustancias provocan alergia y de qué sustancias se trata de forma rápida, fácil y con gran sensibilidad, además de cómoda y segura para el paciente. No solo proporcionan un diagnóstico fiable, sino que también sirven para analizar alérgenos menos frecuentes. Eso sí, no son útiles para prever futuras reacciones alérgicas.
Para realizarlas se usan extractos específicos procedentes de la materia prima a la que se tiene alergia. Estos pasan por un proceso para estandarizar un producto final de calidad, como explica Gabriela Zambrano, médica especialista en Alergología en el Hospital Universitario Gregorio Marañón de Madrid en ‘El libro de las enfermedades alérgicas’. En función del tipo de reacción a estudiar, se utilizará una prueba u otra pero, ¿cuántas hay y en qué consisten?
En primer lugar, el prick test o prueba intraepidérmica, la más popular. Se aplica en la parte interna del antebrazo y se usa para detectar una posible reacción alérgica inmediata. Consiste en seleccionar las sustancias que pueden generar alergia en base a la historia clínica del paciente y, con una lanceta (un instrumento para obtener muestras pequeñas de sangre), realizar una punción sobre el extracto. Unos 15 minutos después, se comprueba si el paciente reacciona ante el alérgeno.
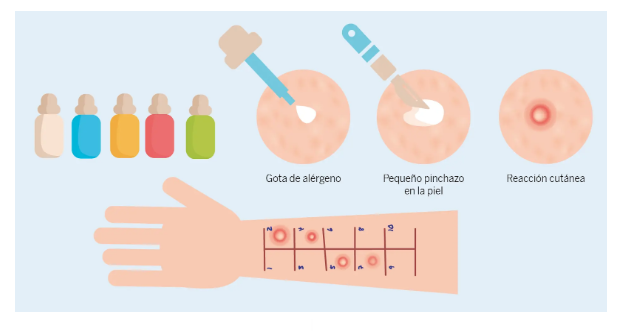
Otra de las posibles pruebas, el prick prick, se usa para chequear si existe alergia a alimentos o cuando el prick test no confirma un diagnóstico. En este caso, la lanceta se introduce en el alimento antes de hacerlo en la piel del paciente. También se esperan 15 minutos antes de obtener los resultados
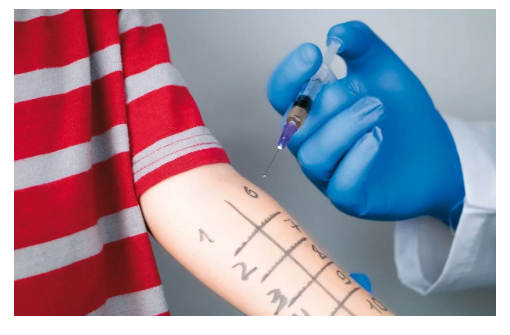
La tercera posibilidad es la prueba intradérmica. Su objetivo es detectar reacciones a fármacos y venenos (de abejas, avispas y hormigas o himenópteros). Para llevarla a cabo, se utiliza una aguja muy fina que llega a la segunda capa de la piel, la dermis (a diferencia de las otras dos pruebas, que se quedan en la epidermis), impregnada con el extracto que genera alergia. En este caso, se puede hacer una lectura inmediata, a los 15 minutos, o tardía, entre las 24 o 48 horas posteriores.
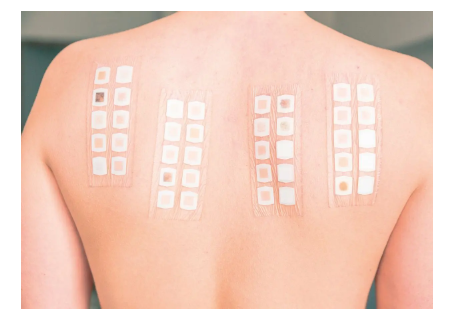
La prueba de los parches o epicutánea se utiliza si se sospecha de posibles alergias a fármacos o de dermatitis de contacto. En ella, se aplican las sustancias a estudiar en apósitos especiales (el material que se usa para cubrir y proteger una herida, un tipo de parche en este caso) sobre espalda o brazos, sin necesidad de hacer punciones. Tras mantener los parches en contacto directo con la piel durante 48 horas, estos se retiran y se ‘leen' por segunda vez cuatro días después, como aclara ‘El libro de las enfermedades alérgicas’.
Ahora bien, no siempre una prueba cutánea positiva implica alergia. Para concluir que un paciente tiene alergia, debe haber manifestaciones clínicas asociadas más allá de la mera reacción en la piel, según Zambrano. Siempre se utiliza siempre un control positivo (como la histamina que genera siempre reacción) y un control negativo (el suero salino ante el cual el cuerpo no reacciona) que dan validez a las pruebas.
También existen los análisis de sangre o pruebas de laboratorio para confirmar una reacción alérgica, medir la cantidad de los mediadores liberados en la reacción e identificar el alérgeno causante de la reacción, para así poder establecer una relación causa-efecto. Estas pruebas se dividen en dos tipos: serológicas y celulares.
Las pruebas de exposición controlada con alimentos y medicamentos se usan cuando la historia clínica, las pruebas cutáneas y/o las pruebas en sangre no son suficiente para poder hacer un diagnóstico. Estas pruebas administran de forma controlada las sustancias que pueden producir la reacción alérgica. El estudio de las vías respiratorias también sirve para detectar alergias respiratorias. Entre ellas, la espirometría, la medición del óxido nítrico, la rinomanometría y la endoscopia nasal.
